令和7年夏季に話題となった感染症
今年の夏も、感染症のニュースが多くありました。手足口病や百日咳のあと、予想どおり新型コロナウイルス感染症が流行っているとのニュースもよく目にしました。さらにマダニによる重症感染症の話もありました。この夏に話題となった感染症について概説を、とのリクエストがありました。
1.新型コロナウイルス感染症(COVID-19)
- 話題になった理由
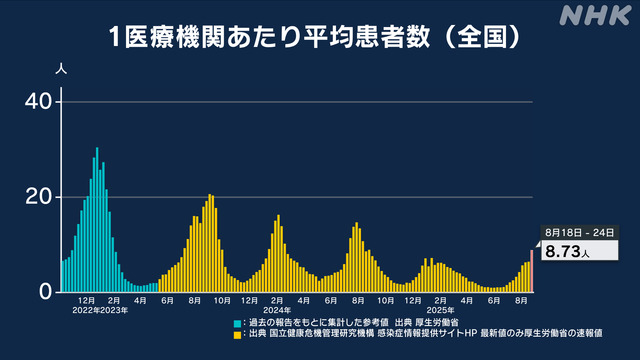
2025年7月28日〜8月3日で全国的に感染者数(1医療機関あたり)が 7週連続で増加し、特に帰省やお盆期間の集まりに伴い注意喚起されました。 - 診断方法
抗原定性検査やPCR検査などにより診断されます。生活習慣病治療中の人や高齢者は重症化リスクが高いためコロナに罹っているかどうかのジャッジが大切とされ、医療機関に相談・受診することが推奨されており、従来同様です。 - 治療・対策
令和7年夏の新型コロナ感染症は重症化しにくいとされる変異株(NB.1.8.1株やXFG株)が主流でした。NB.1.8.1株(ニンバス)の症状は、発熱、筋肉痛、鼻づまり、口内奥の発疹、首のリンパ節の腫れのほか、カミソリが刺さるような鋭い喉の痛みが特徴でした。「喉の鋭い痛み」は、風邪や従来のコロナ症状とは違う印象があり、患者の体験談として多く報告されました。またXFG(ストラタス)は発熱、悪寒、咳、喉の痛み、鼻づまりで他の株と大きな違いはなく、特有の重症化傾向は報告されていないようです。 - 引き続きマスク着用・換気・手洗い・咳エチケットといった基本的な感染対策が喚起されました。
……という話が、一般的のようです。しかし二類から五類になったいま、国民の意識も変容しつつあるようです。今後、新型コロナウイルス感染症とどう向き合うか、またワクチンはどう考えればよいかについての質問を多く受けるようになりました。
そこで以下の質問を掲げてみました。
今年の秋の、コロナワクチンはどうなりそうですか? 日本では接種希望者はさらに減るとの予測があり、またコロナワクチンはアメリカではかなり下火になっているとの話もあります。有効かどうかについて日本でなく、欧米の医療関係者の考えはどうなのでしょう? さらに7回目のワクチン接種を終えた人の割合や、欧米での摂取回数はどうなっているか、興味があります。
一医師による考えバイアスを避ける目的でAI検索をしてみたら、以下の“お答え” が出てきました。
今年2025年秋のコロナワクチン接種について、欧米の医療関係者の見解は、かなり冷静かつ選択的になっています。
🧭 欧米の接種方針:もはや「全員接種」ではない
• アメリカでは、CDC(米国疾病予防管理センター)が高齢者や基礎疾患のある人を中心に接種を推奨しており、若年層や健康な成人への積極的な推奨は控えめになっています。
• イギリスやドイツでも、定期接種の対象は高齢者や医療従事者に限定されつつあり、一般層への接種は「任意」扱いが主流です。
• 実際、米国では2023年以降、接種率が大きく低下し、2025年春時点での追加接種率は、63%程度にとどまっています。
💉 ワクチンの有効性:限定的だが重症化予防には意味あり
欧米の医療者の見解は、以下のように整理できます。
• 感染予防効果は30〜50%程度で、接種後2〜3ヶ月で効果は減衰していく。
• 重症化予防効果は40〜70%程度で、特に高齢者や免疫不全者には有意義である。
• 死亡率の低下にも一定の効果があるが、持続期間は不明。
上記が、欧米で主流となっている見解です。
📉 ワクチン接種希望者の減少:なぜ起きているのか
主たる理由は、以下の3点です。
•自己負担費用の発生(日本でも2024年から定期接種+任意接種に移行)により、費用面でのハードルが上昇した。
• 感染状況の沈静化により、社会的な緊急性が薄れた。
• 副反応や効果への懐疑も根強く、特に若年層では「打つ意味がない」との声が増加している。
副反応については、モデルナやファイザー製ワクチンでは、2回目接種後に倦怠感、頭痛、発熱などの副反応が高頻度で発生した。特に若年層では免疫反応が強く、副反応も顕著に現れる傾向があった。また 治験段階ではアレルギー歴のある人が除外されていたため、実際の接種で予期しない副反応が出た可能性も指摘された。
効果については、 感染予防効果の不確実性を指摘する声が少なくない。臨床試験では発症予防効果は確認されているものの、「感染そのものを防げるか」は実証が難しく、懐疑的な見方がある。
また集団免疫の実証が困難とする意見もある。つまりワクチンによる集団免疫効果(未接種者にも波及する予防効果)は、実際の大規模接種のあとでも確認できないとする指摘である。
さらに免疫の持続期間への疑問も根強くみられる。自然感染でも抗体は早期に低下する点から、ワクチンによる免疫の持続も期待薄との見解があった。
こうした懸念が、欧米の一部でワクチン接種への躊躇や反対運動につながった背景とされます。
科学的なデータと社会的な不安が交錯する中で、信頼構築の難しさが浮き彫りになったと分析されています。
💉7回目のワクチン
日本における7回目の接種率は、全体で22.8%、高齢者では54.4%でした。一方、欧米では「7回目接種」という表現は一般的でなく、追加接種(booster)回数として累積管理されています。
多くの国では、3〜5回目までが主流で、7回目まで接種した人は非常に少数派です。
欧米では「7回目接種」は医療従事者や免疫不全者など、限られた層にのみ推奨されており、一般市民への広範な接種は行われていません。
つまり日本の高齢者層は、世界的にも最も多く接種を受けているグループの一つとされます。
2.夏風邪(三大ウイルス感染症)と、その他の夏季発熱性疾患
手足口病・ヘルパンギーナ・プール熱(咽頭結膜熱)
- 話題になった理由
夏風邪の代表的な感染症として、例年7月頃から流行が本格化する。今年は、全国で手足口病やヘルパンギーナの流行が確認された。 - 診断方法
原則は症状に基づいた臨床判断で診断される(発疹、水疱、口腔症状など)。手足口病の病原体はコクサッキーウイルス、エンテロウイルスなど。ヘルパンギーナも同じでコクサッキーウイルス、エンテロウイルスなど。プール熱はアデノウイルスにより起こる。 - 治療内容
ウイルス感染症なので特効薬はなく、対症療法(解熱剤、水分補給など)が中心。 - 注意点
特に乳幼児では脱水や合併症のリスクがあるため、早めの水分補給と症状観察が重要。また、接触感染が多いため、手洗いやタオル共有の回避も大切。
A群溶血性レンサ球菌咽頭炎(溶連菌感染症)
- 話題になった理由
保育施設で集団発生も報告されており、定点あたりの報告数も増加していた。 - 診断方法
抗原迅速検査などにより迅速に診断が可能。病原体は、文字どおりA型溶血性レンサ球菌。 - 治療内容
通常は、抗菌薬(ペニシリン系など)が用いられる。 - 注意点
治療が遅れるとリウマチ熱や腎炎などの免疫合併症を発症する恐れがあるため、早期診断・治療が重要。
伝染性紅斑(りんご病)
- 話題になった理由
2025年7月下旬に各地で流行水準に達し、特に過去4年間より高い報告数がみられた。 - 診断方法
特徴的な両頬の発疹から臨床診断されることが多い。病原体は、ヒトパルボウイルスB19。主に飛沫感染や接触感染によって広がり、感染すると、両頬が赤くなる特徴的な紅斑が現れ、まるでリンゴのように見えることから「りんご病」と呼ばれる。 - 治療内容
通常は対症療法で軽快するが、妊婦への感染では胎児へのリスクもあるため注意が必要。
今年の秋の、手足口病・ヘルパンギーナ・プール熱(咽頭結膜炎)、A群溶血性レンサ球菌咽頭炎、伝染性紅斑(りんご病)は、成人にうつるか? これもAIに聞いてみました。
これらはいずれも成人にも感染する可能性がありますが、症状や重症度は子どもと異なる場合があります。感染経路や注意点を感染症ごとに整理すると、以下のようになります。
【手足口病】
-
感染経路:飛沫感染・接触感染・便を介した経口感染。
-
成人への感染:あり得る。特に子どもから家庭内感染することが多く、保育士・医療従事者・親などが感染するケースがある。
-
成人での症状:子どもより発熱や全身症状が強く出ることもある。まれに髄膜炎や心筋炎などの合併症も。
-
注意点:発疹や口内炎が治っても、便中にウイルスが数週間排出されるため、トイレ後の手洗いが重要。
【ヘルパンギーナ】
-
感染経路:飛沫・接触感染
-
成人への感染:あり。ただし多くは軽症。
-
成人での症状:咽頭痛・発熱が主体で、口腔内の水疱・潰瘍が痛みを伴う。
-
注意点:免疫が低下している人では重症化や長期化の可能性あり。家族間でのうがい・手洗いの徹底が有効。
【プール熱(咽頭結膜熱)】
-
感染経路:飛沫感染・接触感染(特にタオルやプール水)
-
成人への感染:あり。特にアデノウイルスに対する免疫がない成人は感染しやすい。
-
成人での症状:高熱、咽頭痛、結膜炎が数日続く。仕事や家事が困難になることも。
-
注意点:感染力が強く、症状消失後もウイルス排出は1〜2週間続くため、職場や家庭でのタオル共有を避ける。
【A群溶血性レンサ球菌咽頭炎(溶連菌感染症)】
-
感染経路:飛沫感染・接触感染
-
成人への感染:あり。子どもからの家庭内感染がよく見られる。
-
成人での症状:発熱・咽頭痛のほか、発疹(猩紅熱)を伴うことも。
-
注意点:抗菌薬での治療が必須。治療しないとリウマチ熱や腎炎などの合併症リスクあり。家族間でのうがい・食器の共用回避が有効。
【伝染性紅斑(りんご病)】
-
感染経路:飛沫感染
-
成人への感染:あり。特に保育・教育関係者や子育て世代で感染例が多い。
-
成人での症状:発疹のほか、関節痛・発熱が強く出ることが多い。
-
注意点:妊婦が感染すると胎児に影響する可能性(胎児水腫など)があるため、妊娠中は特に注意。発疹出現時にはすでに感染力が弱くなっていることが多いが、初期の風邪症状期は感染力が強い。
《総合ポイント》
-
成人も感染するが、免疫の有無によって発症の有無や、重症度が変わります。
-
家庭内感染が多いため、子どもが発症した場合は家族全員で手洗い・うがい・タオルや食器の分け合いを徹底する必要があります。
-
特に妊婦・高齢者・免疫低下者は合併症リスクが高く、早期受診が重要です。
3.百日咳(ひゃくにち せき)
話題になった理由
- 異例の大流行
- 2025年上半期で、日本全国で百日咳患者が 3万1,966人 に達し、2024年の8倍に当たる異常な増加を記録した。
- 6月16日〜22日の全国の新規報告数は 3,211例 で、現行統計方法(2018年以降)で週あたり最多を更新した。
- 沖縄県では、7月14日〜20日までの累計届出数が 918人 に達し、2024年の同時期(86人)の10倍以上。0歳児の感染も多く報告され、過去7年平均(5人)を大幅に上回った。
- 国・都道府県の警戒と注意喚起
厚生労働省は、例年と比較して「かなり多い状況が続く」として注意を呼びかけた。また各自治体(大阪府、東京都など)も「百日咳が増えている」として、情報提供や警戒を促していた。
診断方法
- 臨床的に診断される
初期は風邪に似た軽い咳があり、次第に激しい発作性の咳(痙攣期)へ移行。「ヒュー」という呼気音が特徴。病原体は、百日咳菌と呼ばれる細菌。この菌は主に飛沫感染によって広がり、感染すると特徴的なけいれん性の咳発作(痙咳)が長期間続くことがある。また乳児は重症化しやすく、無呼吸発作や肺炎、脳症などの合併症を引き起こすこともある。問診・身体診察では、咳の持続期間、発作性咳、吸気時の「ヒュー」という音(ウーピング)などが確認され、呼気時に「ヒューヒュー、ゼーゼー」と聞かれる喘息とは対照的。また医療機関によっては、鼻咽頭ぬぐい液からPCR法により百日咳菌のDNAを検出、20分以内に結果が出ることもある。抗原検査は迅速だが偽陽性が多く、単独では診断に不十分とされる。
注意点
- 乳幼児の重症化リスク
生後6ヶ月未満の乳児では無呼吸、チアノーゼ、けいれん、さらには死亡例も報告されており要警戒。 - 長引く症状と対策
咳が数週間〜数ヶ月続くことがあり、体力消耗や家庭内感染のリスクに注意が必要。 - 治療と予防
抗生物質による治療は、症状軽減や感染期間短縮に有効だが、感染初期以降も咳は続く。第一選択薬はマクロライド系と呼ばれる抗菌剤。予防には、乳幼児期の五種混合ワクチン(DPT-IPV-Hib)が非常に重要。5~6歳ごろの追加(任意)接種も推奨されている。
4.マダニ媒介感染症:SFTS(重症熱性血小板減少症候群)
話題になった理由
- 北海道で初確認
2025年8月、北海道・札幌市で初のSFTS感染例が報告された。60代男性が7月下旬にマダニに噛まれ、約1週間後に発症し、8月6日に陽性と判明し、北海道での初事例として話題になった。 - 全国的にも広がりつつある
かつては西日本中心だったSFTSが、関東や北海道にまで広がっており、全国的な注意の対象になっている。
マダニは、シカやイノシシ、野ウサギなどの野生動物が出没する環境に 多く生息している。また、畑や民家の裏山など人里近くでも確認されている。
今年6月、北海道で自宅の庭作業中に、病原体を持つマダニに咬まれ、「ダニ媒介脳炎」を発症、また7月には神奈川県内でも感染例が報告されている。近年、野生動物の人里への侵入が増えるに伴い、病原体を持つマダニが、私たちの生活圏内へ侵入している可能性が懸念されている。


マダニに咬まれたときの対処法
マダニ類の多くは、ヒトや動物に取り付くと、皮膚にしっかりと口器を突き刺し、長時間(数日から、長い ものは10日間以上)吸血する。このため咬まれたことに気がつかない場合も多いと言われる。 だから無理に引き抜こうとしないことが重要! 無理に引き抜こうとするとマダニの一部が皮膚内に残って化膿したり、 マダニの体液を逆流させてしまったりするおそれがある。このため医療機関 (皮膚科)で処置(マダニの除去、洗浄など)をしてもらうのがよい。
また体調の変化に注意! マダニに咬まれたあとは数週間程度、体調の変化に注意し、発熱などの症状が認められた場合は 医療機関で診察を受ける必要がある。
診断方法は血液検査が基本
初期症状として発熱・頭痛・筋肉痛や嘔気、下痢など。また血液検査で「血小板減少」「白血球減少」「肝酵素上昇」といった異常が確認されると、SFTS(重症熱性血小板減少症候群)が疑われる。最終的には、ウイルス検査で確定される。
注意点
- 高い致死率
致死率は約10~30%とされ、重症化のリスクが高く非常に注意が必要。 - 予防が第一
草むらや山などで活動する際は、肌の露出を控える・虫よけ剤の使用・衣服で覆うなどし、マダニに噛まれないようにすることが非常に重要。また有害野生動物の処理や、ペットが草むらに入り込んだあとなどはマダニがいる可能性を念頭に置いた対応がよい。 - 噛まれたらすぐ医療機関へ
マダニが体に付いていることに気がついた場合は、無理に引き剥がさず医療機関で適切に処置を受けること。SFTSは、初期に風邪と扱われるケースもあるため、初期症状としての発熱・頭痛・筋肉痛や嘔気、下痢などが出たら総合病院を受診するとよい。その際は、草むらや山などで活動していたか、有害野生動物の処理をしなかったかといった情報を、進んで医療従事者に提供しよう。
《NHKニュース などから》2025年8月19日
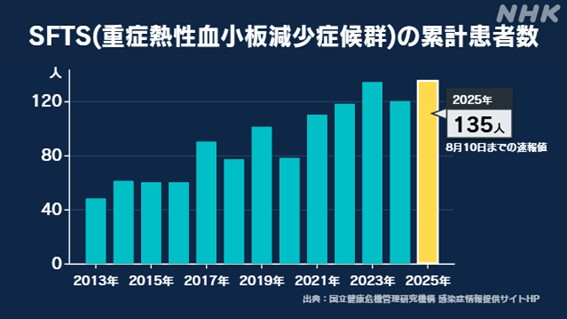
マダニが媒介する感染症 SFTS(重症熱性血小板減少症候群)について、ことしこれまでに全国から報告された患者数は速報値で135人で、おととしの1年間の累計を上回り、過去最も多くなりました。
これまで感染が確認されていなかった地域でも患者が報告されており、厚生労働省は注意を呼びかけています。
SFTSは主に原因となるウイルスを持つマダニに刺されることで感染する感染症で、発症したネコやイヌからヒトに感染するケースも報告されています。
国立健康危機管理研究機構によりますと、ことしに入ってから今月10日までに報告された患者数は速報値で135人に上り、これまでで最も多かったおととしの累計を上回り、過去最も多くなりました。
どんな症状が出るの? 感染を防ぐにはどうしたら?受診のタイミングは? SFTSの診療に詳しい長崎大学病院総合感染症科の泉川公一教授に詳しく聞きました。
SFTSはどんな病気?
主にウイルスを持ったマダニに刺されて感染する病気で、発症すると発熱や倦怠感といった症状が現れます。重症化すると、血液中の血小板と白血球が減少して、出血が止まらなくなったり、重症化すると意識障害や肝臓や腎臓の障害が起きたりして死亡することもあります。
死亡率は25%から30%と言われています。
マダニはどんなところにいる?
マダニは山奥だけではなく、人が住む場所に近いところにも生息しています。これまでみた症例では、家の近くで畑作業をしていてマダニに刺され、SFTSを発症したというケースもありました。
また、マダニだけでなく、感染したネコやイヌからヒトへの感染も確認されています。普段は家の中で過ごしているペットでも、散歩などの際にマダニに刺されて感染し、そこから唾液など体液を介して飼い主に感染してしまう可能性もあるので注意が必要です。
どうして感染が確認された地域が広がっている?
詳しい調査が必要ですが、ウイルスを持つマダニの活動範囲が広まっていたり、ウイルスをもったマダニの数が増えていたりする可能性があります。
どんな対策が有効?
まずはマダニに刺されないことが重要です。畑仕事や登山、キャンプなどの際は、肌を露出しない格好で活動してください。防虫剤も有効です。ディートやイカリジンが含まれる防虫剤に効果があるといわれています。
マダニに刺されたらどうしたらいい?
流行している地域でも、ウイルスを持っているマダニは非常に少ないといわれているので、パニックになる必要はありません。あわてて皮膚からとりたくなると思いますが、うかつにとってしまうと、マダニの口の一部が残ってそこから化膿してしまうことがあります。
マダニに刺されていることがわかったら、皮膚科でとってもらってください。その後、最長2週間ほど体調に変化がないか気をつけてほしいです。
どんな症状が出たらSFTSを疑ったらいい?
SFTSの潜伏期間は6日から2週間と言われています。このあいだに発熱、倦怠感、下痢などの消化器症状が出たら医療機関を受診して、マダニに刺されたことを伝えることが大事です。
一方、知らない間にマダニに刺されていることもあります。過去にはマダニに刺されたあとが見当たらないケースもありました。必ずしもマダニに刺された自覚がなくても野外活動をしたあとで発熱や倦怠感といった症状があったら受診を検討してほしいと思います。
検査をしたら、どんな異常がみられる?
SFTSが疑われる場合、以下のような血液学的異常が報告されています。
白血球減少→特に好中球の減少が目立つ、血小板減少、肝酵素上昇(AST, ALT)、LDH(乳酸脱水素酵素)上昇、CRPは比較的低値のことが多い など
対応の実際
SFTSは感染症法に基づく四類感染症です。つまり、発症が 疑われた段階で、医師は最寄りの保健所に連絡することになります。
ワクチンは? 治療法は?
ワクチンの研究は進められていますが、まだ実用化されていません。治療薬もこれまではありませんでしたが、去年、抗ウイルス薬の「ファビピラビル」が治療薬として承認されました。
ただ、この薬は飲み薬です。症状が進むと意識障害が起きて口から飲めなくなることがあります。こうした状態になると薬での治療ができなくなってしまいます。また、妊娠している可能性のある人や妊娠中の人は使えないことにも注意が必要です。できるだけ早く治療を開始することが重要で、症状が現れたらなるべく早く医療機関にかかるようにしてください。





