災害関連死から身を守るには(前段)
自分でできることを知って実行しよう
本年(2024年)1月1日午後4時過ぎに起きた能登半島地震のニュースをみて、実際の災害から時間が経ったあとに亡くなる災害関連死という用語をよく聞くようになった。
災害関連死から身を守るためのノウハウを、とのリクエストがありました。
まず災害関連死の説明から始めます。
災害関連死とは
災害関連死とは、災害による直接の被害ではなく、避難途中や、避難後に死亡した者の死因について、災害との因果関係が認められるものをいいます。死因としては肺炎などの呼吸不全、脳血管障害、心臓病が多いものの、ほかにも幅広い事例が災害関連死として認められています。
認定されるには、行政の担当者に医師や弁護士などの専門家が参加した委員会が立ち上げられ、死亡診断書・死体検案書の調査や家族・周辺住民などへの聞き取りなどが行われ、持病の有無や、被災との因果関係などが判断材料になります。
これまで災害関連死と認定された具体例の一部は、次のとおりです。
《具体的に認定された例》
- 処方薬が摂取できなかったことによる持病の悪化による死
- ストレスにより身体の異常をきたした末の死
- 不衛生な環境による体調の悪化による死
- 栄養不足や食欲不振による衰弱死
- 車中泊中の静脈血栓塞栓症(エコノミークラス症候群/肺塞栓)を発症しての死
- 将来を悲観した自殺
- 仮設住宅で孤独感にさいなまれ、過度の飲酒をしたことによる肝硬変による死
- 災害復旧作業中の過労死
- 地震による疲労が原因となっての事故死
災害による死には、直接死と関連死があるあ
災害による死亡には、直接死と関連死があります。たとえば阪神淡路大震災は直接死が大半でした。
一方、熊本地震では直接死が約2割で、関連死が約8割を占めました。
東日本大震災では、この11年で直接死により15,893人が、また関連死により3,794人が亡くなっていました。比率をみると、直接死が約8割を占め、関連死は約2割だったことになります。
直接死が多いか関連死が多いかは、地震の強さ(マグニチュード)や震度、直下型か海溝型か、震源地との距離、家屋の耐震性、津波の有無などが関係しているようです。
阪神淡路大震災の死亡者は6,434人との報告がありますが、発災して1時間内に3842人の方が亡くなっていました。これは地震当日に亡くなった人(5,036人)の76%を占めています。つまり4人に3人が、最初の1時間で命を落としていたことになり、自宅が全壊したことによる死とされます。
こうした直接死のうち、1時間以内に亡くなった人の死亡の原因で最も多かったのは「圧迫死」で、死者全体の9割を占めていました。圧迫死とは、屋根など過重物に押しつぶされたり、身体が何かに強く挟まれたりすることが原因で死に至る場合を示します。
さらに圧迫死は、「圧死」と「窒息死」に分けられます。「圧死」とは、重量物や強力な力で身体全体が押しつぶされ、全身骨折や内臓破裂などをともなって死に至る例です。圧死は、短時間で身体機能が「不可逆的な(後戻りできない)状態」、すなわち、どんな応急治療も蘇生措置も効かなくなる状態に至るため、いわゆる「即死」となります。そのため残念ですが、救命できる余地はありません。阪神淡路大震災の場合、圧死は「圧迫死」全体の8%を占めるに過ぎませんでした。
一方、1時間以内の「圧迫死」のうち、 61%を占めたのが「窒息死」でした。窒息死とは文字どおり呼吸が徐々にできなくなって死に至ることを指し、2,116人が「窒息死」で亡くなっていました。
阪神淡路大震災では4人に1人が即死でなく、最初の1時間「以降」に命を落としていたことになります。また災害関連死は、阪神淡路大震災でも総死者数の14%(900人ほど)を占めていたことから、より積極的な対策によって総数を減らせる可能性が多角的に検討され、対応策が打ち出されてきました。その結果が、たとえばDMAT(災害派遣医療チーム)です。
次に、災害関連死のデータを、Q&Aスタイルでみていきます。
災害関連死 キーワードは高齢者、“被災から3か月”
Q 災害関連死に多い年代は?
A 熊本地震では、70代以上が約8割を占めていました。年代別の割合は、80代が最も多く34.4%でした。また東日本大震災では、70代以上が約9割を占めていました。
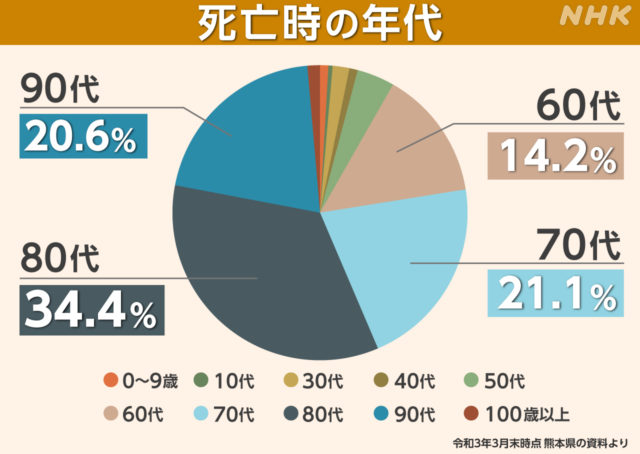
高齢者のほか、薬を服用していたり、要介護認定を受けたりするなど、なんらかの病気を過去に経験していたといった“災害弱者” が、およそ9割にのぼっていました。
Q 災害関連死が起こる時期は?
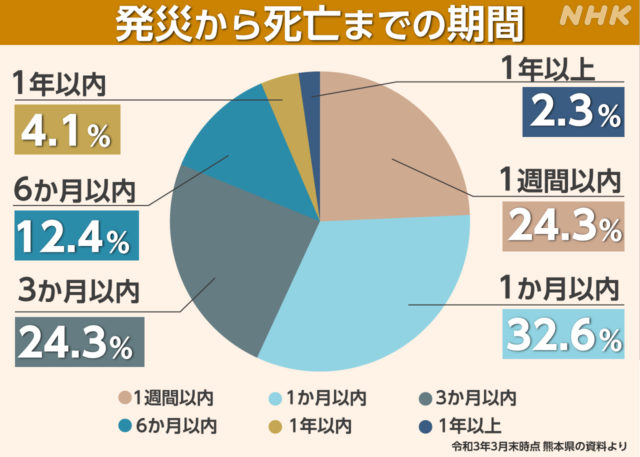
A 過去の災害では、およそ8割の人が3カ月以内に亡くなっています。熊本地震では、1週間以内に亡くなった人は24%、1カ月以内の累計は57%、3カ月以内の累計は81%に達しており、東日本大震災では、1週間以内が18%、1カ月以内の累計が48%、3カ月以内の累計が78%でした。
災害関連死の比率は、被災後1週間、1か月、3か月、6か月で 3:4:3:2となっています。
被災してⅠ週間以内に発生する関連死者が、早いスピードで生じていることがわかります。
Q 死因となった病名は?
A 災害関連死では、肺炎や気管支炎などの呼吸器疾患と、脳卒中などの循環器疾患が多く、この2つが全体の6割を占めます。
背景となる要因として、東日本大震災では「避難所などにおける生活の肉体的・精神的疲労」が最も多く、「避難所などへの移動中の肉体的・精神的疲労」が続いていました。
一方、熊本地震では「地震のショック、余震への恐怖による肉体的・精神的負担」が最も多く、次いで「避難生活の肉体的・精神的負担」と続いていました。
持病があったり、要介護認定を受けていたり、薬を飲んでいたりする「既往症のある人」は、熊本地震では9割弱、東日本大震災では6割強にのぼっていました。
Q 災害関連死を防ぐために大切なことは?
A 病院や高齢者施設で亡くなるケースが多いものの、熊本地震では、震災前と同じ自宅で亡くなった人が全体の4割弱を占めていました。
能登半島地震でも、自宅にとどまっている高齢者が多数いるとみられることから、避難所のみならず高齢者施設や自宅など、被災者の全体像の把握が大事といえます。
地域の災害対策に詳しい跡見学園女子大学の鍵屋一教授は、「災害関連死」が起きやすくなる高齢者の状況として、次のような例を挙げていました。
▼トイレに行きたくないことを理由に、水や食料をとるのを我慢する
▼ふだんから飲んでいた薬が手に入らない(お薬手帳がない、薬をもらえないとの思い込み)
▼避難先を変えるために長時間、頻繁に移動する
▼新天地への移動により、地域のつながりが薄い環境で新しい生活を送っている
避難所・救護所・自宅などで各自ができる予防法あ
日本医科大学付属病院救命救急科の中江竜太医師ら4人の医療チームが、能登半島地震で震度6弱を観測した石川県能登町にて1月13日までの5日間、医療支援を行ったレポートがNHKで報道されました。
チームが訪れた小木地区の小・中学校には、持病がある高齢者を含むおよそ400人が避難していましたが、医師らの聞き取りに対して30人あまりが、3日から1週間以内に高血圧や糖尿病などの持病の薬がなくなると答えていました。
また避難所では断水が続き、トイレの衛生環境が悪化していることから、水分の摂取を控える人が大勢いたということです。さらに、精神的なストレスや運動不足が加わることで、心臓や血管など循環器系の病気による災害関連死のリスクが増すことを懸念していました。
医師たちは、持病の薬がなくなりそうな人への薬の処方のほか、血圧の測定や適切な運動、水分補給など健康管理の指導にも追われたとのことです。
そうしたなか中学校の避難所では新型コロナの感染が相次ぎ、なかには重症化して病院に搬送された高齢者もいたということで、隔離スペースの確保など感染対策も課題になっているということです。
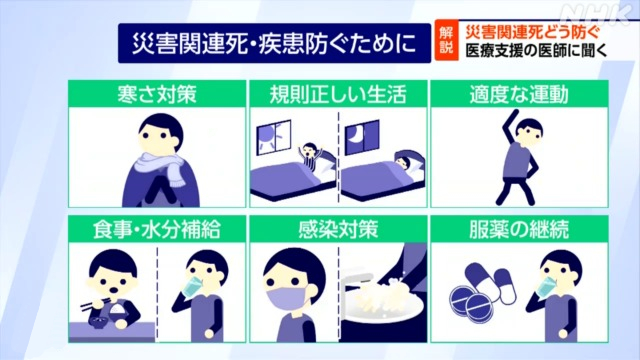
心臓や血管の病気による災害関連死を防ぐためにとるべき対策については、まず高血圧や糖尿病などの持病がある人は、持病の薬を飲み続けることが大切だとしています。持病の薬がなくなった人は、被災地を訪れた医療支援チームなどに申し出て処方を受けてほしいと話しています。
さらに避難所では、トイレの衛生環境が悪化しているなどの理由で、水分や栄養の補給を控える人がいるということですが、「食事や水分を十分にとらないと体調を崩し、脳卒中や心筋梗塞を発症するリスクが高まる」として、意識して水分や栄養を摂取することが大事だと指摘しています。
また、避難先で運動不足になったり、じっと同じ姿勢をとったりしていると、足にできた血栓が肺に到達して血管を詰まらせてしまう「エコノミークラス症候群(肺梗塞)」になりやすいため、予防のためには避難先でも適度な運動を続けることが重要と語っていました。寝転がったままでも、足を動かしたり、ふくらはぎをマッサージしたりすることが効果的とのお話もありました。
薬は無料 切らさず、つなぐことで命を守ろう
被災地での診察は無料、薬も無料(災害救助法)
自然災害は何の前触れもなくやってくるのですから、避難は一刻を争います。そのため手ぶらで避難所に向かう人が大多数です。小銭や保険証(被保険者証)、銀行カードなどを入れた小袋を用意していても 小袋が取り出せなかったり、小袋のことなどすっかり忘れて家を飛び出す人も珍しくありません。また屋外にいれば、着の身着のままで避難所に向かうことになります。
そうした人が大半であることと、体育館などの避難所はもともと長期生活をする場としての環境が整っていないことから、大規模災害が起きたあとは、災害救助法が発出されることになります。
災害救助法の適用は、市町村から報告される被害情報を確認した都道府県知事が 内閣府へ報告後、災害が発生した市町村ごとの区域を定めて決定されます。
災害救助法が適用されると、救助の実施主体が市町村から都道府県に移ることから、救助に伴う一切の費用は都道府県が負担するのが原則ですが、都道府県の財政力に応じては国が負担するといったシステムです。この法の目的は、災害により多数の住家の危害や生命・身体への危害、また被災者の救護を著しく困難とする特別の事情があり、かつ多数の世帯の住家が滅失した被災地が生じたとき、自衛隊(主に陸上自衛隊)や日本赤十字社に対して応急的な救助の要請や調整を行う点にあります。
大きな災害が発生すると、DMAT(災害派遣医療チーム)など、災害に備えて医師や看護師、薬剤師などであらかじめ編成された医療チームが被災地に派遣されます。
到着した災害医療チームは、避難所や救護所で応急的な処置や薬剤の投与を行ったり、道路の寸断などで孤立した地域に出向いて、巡回診療を行ったりします。これらの医療行為は「災害救助法」の下で行われており、対象になっている医療行為は、(1)診療 (2)薬剤や治療材料の支給 (3)処置、手術、その他の治療や施術 (4)病院や診療所への収容 (5)看護 の5項目です。
避難所や救護所などで、災害医療チームからケガの処置をしてもらったり、薬を出してもらったりしても、お金は一切かかりません。
被災地にいた人なら、そこの住民でなくても無料
避難所や救護所では、そこで暮らしている住民以外の人も、被災した人なら誰でも平等に医療を受けることができます。つまり被保険者証や所持金がなくても、被災者なら誰でも無料で医療を受けられることになります。
災害救助法の「医療・助産」の対象になっているのは、「災害で医療・助産の途を失った者」と規定されています。災害救助法は平等を原則としており、救助を必要とするすべての被災者に対して、どのような事情があっても、平等に手を差し伸べることになっているのです。
救護の内容は、災害によって病気やケガをした人だけでなく、災害によって医療を受ける手段が閉ざされた人にも医療が提供されます。たとえば災害前から高血圧症、心疾患、糖尿病などの持病がある人が、薬を持ち出せないまま避難した場合、救護班から必要な薬を処方してもらうことができます。
また甲状腺機能低下症やインスリン注射が必要な糖尿病の人は、用いている薬剤が命綱であることから、早急に薬を確保するようにしてください。
救助期間は原則的に災害の発生日から14日間ですが、災害の混乱が続く場合は適宜延長されます。
能登半島地震では、その被害の甚大さから、健康保険組合や医療機関などの関係各所に対して、1月11日付で「令和6年能登半島地震に伴う災害の被災者に係る保険医療機関等における一部負担金等の取扱いについて」という事務連絡が出されました。厚生労働省のホームページにも「令和6年能登半島地震で被災された方々の医療機関等での窓口での支払いは不要です」という見出しで、無料であることの周知アナウンスが掲げられています。
体調の悪化を自覚したら、命最優先で医療機関を受診しよう
こうした措置により、被災者が病院や診療所を受診する場合は、被保険者証を提示できなくても、氏名や生年月日、連絡先(電話番号など)、勤務先、加入している健康保険組合などを口頭で伝えるだけで、必要な医療が受けられます。
1~3割の自己負担分が生じた場合も、支払いの「猶予」が受けられます。通知の文書では、自己負担分については「猶予」と表現されていますが、東日本大震災や熊本地震など過去の災害では、実質的に「免除」されています。そのため今回の能登半島地震も、この特例の対象となった被災者は、無料で医療を受けられるとみてよいと想像されます。
また能登半島地震では、津波や土砂崩れ、地震による延焼火災など、甚大な被害が出ており、復興までには長い時間がかかる可能性が出てきました。そのため、医療費の免除期間も延長される可能性が高いとの見方が多いようです。
ともあれいつも飲んでいる薬が切れそうになったり、体調の悪化を自覚したら、保険証やお金がなくても医療が受けられることを思い出し、命最優先で医療機関を受診してください。
……と、ここまで被災地で関連死にならないための自己防衛策をお伝えしてきました。
しかし災害関連死の総数を減らすには、自分の努力だけでは限界があるようです。
なぜなのか、その理由について 以下にご紹介していきます。
災害関連死は、医療だけでは防げないあ
関西大学の奥村与志弘教授は、阪神・淡路大震災(1995)、新潟県中越地震(2004)、東日本大震災(2011)、熊本地震(2016)での災害関連死の要因を分析し、災害関連死の要因は複雑に絡み合っていたと報告しています。要因分析はKJ法、つまり断片的な情報やアイデアを効率的に整理する目的で利用される手法が用いられました。
KJ法では、カード状の紙(付箋)に1つ1つの情報を書き込み、そのカードを並べ変えたりグルーピング(グループ化)したりすることで、情報を整理していきます。
最終的に災害関連死の「フローチャート」ができ、死因と 死につながる間接的な要因が結びつき可視化されました(下の図)。
その結果、避難生活の環境の悪さが関連死につながった可能性を重視しています。
影響が甚大である、と考えられたのがトイレでした。
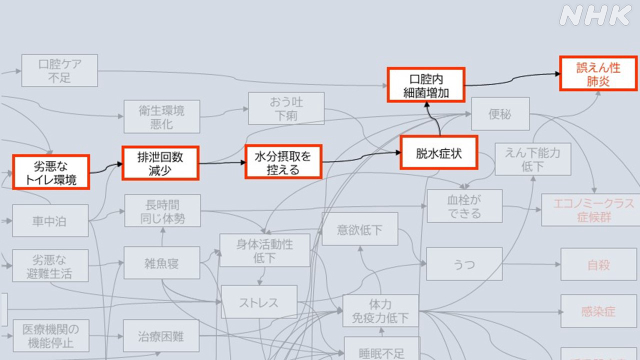
断水で水がなくなり、水洗トイレが使えなくなって劣悪なトイレ環境に陥る。すると、トイレに行きたくないと排泄回数を減らすために水分摂取を控える人が出始めて脱水症を起こす。その結果、口腔内(口の中)の細菌が増え、それが原因で誤嚥性肺炎を引き起こし、亡くなる人が出てくるといった構図です。
ちなみに脱水症は誤嚥性肺炎だけでなく、食欲低下や微熱を招くほか、腎機能を悪化させるリスクがあります。さらに糖尿病の人が脱水症になると、血糖が著しく上がって意識障害を起こす(高浸透圧高血糖症候群と呼ばれる)リスクもあります。
また高齢女性はトイレに行かないことで、膀胱炎など尿路感染症のリスクが増します。
別の構図では、偏った食事や避難所での雑魚寝や栄養の不足や偏りが起きることで高血圧が進行する人が増え、循環器系疾患につながりやすい点も指摘されていました。
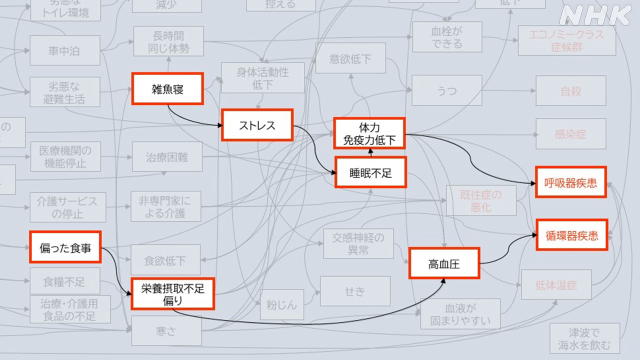
雑魚寝をすれば、床で寝るストレスを受けて睡眠不足に陥る。その結果体力や免疫力が低下し、呼吸器系疾患を起こす人が出てくるというのです。
こうした分析から、奥村教授は「医療の改善や対応だけでは関連死は防げない」との結論に至りました。たとえば「栄養不足や偏り」を防ぐためにバランスの良い食事を心がけようと思ってみたところで、インフラが被害(ガス・電気の停止)を受ければ不可能です。また輸送手段がなかったり(物資輸送の停止)しても、実行は不可能になってくるためです。
対応のカギは「TKB」
災害関連死を減らしていくためにできることとは何だろうと考えたとき、対策が始まってきているのが避難所の「TKB」です。「トイレ・キッチン・ベッド」の頭文字を取ったもので、医師や専門家で作る学会が、関連死を防ぐためにこの3つの整備・改善が重要だと指摘しています。
これについては、後段で改めて考えてみることにします。
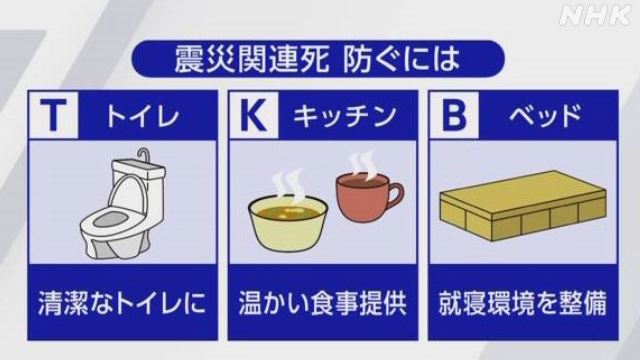
「トイレ」は、汚いトイレを避けて、きれいなトイレにすること
「キッチン」は、冷たく栄養の不十分な食事を避けて、温かい食事を提供すること
「ベッド」は、床での雑魚寝を避けて、就寝環境を整えること
復興への道のりのなかでも生じている災害関連死
災害関連死は留意点を踏まえて自助努力することが大事である一方で、トイレなど環境が悪いと誰もが陥るリスクがあることがわかりました。
被災から1か月ほどが過ぎた2月3日、亡くなった方は240名で、災害関連死された方はそのうち15名との報道がありました。いまのところ関連死された方の割合は6.25%に留まっています。
被災からまもなくして、関連死予防に対するノウハウが報道され、避難所にいる避難者もサポート者も、留意事項を気にしながら生活するようになった結果だとしたら、すばらしいことです。現地では炊き出しが行われたり、移動ランドリー車が来たり、ボランティア活動が始まったりします。その間も避難先の移動があったり仮設住宅の準備がされたりと、復興に向けての動きが出てきます。
被災から1か月が過ぎた時点での関連死者数が少ないとはいえ、関連死で亡くなられた15名は、本来であれば死なずに済んだ可能性があった人たちです。時間が流れるなかで、被災後3か月となる3月末までにも災害関連死がぽつりぽつりと生じてしまうのであれば、わたしたちは日ごろから どう動けばよいのでしょう。
関連死は発災から一週間後、一か月後、三か月後と増えていきますが、その間 被災地ではどういった動きがあるのでしょう。
後段ではそのあたりについて考えてみることにします。
(後段に続く)
参考資料)
「災害関連死とは 70歳以上、3か月以内に死亡多く」(朝日新聞デジタル 2024年1月9日)
「“救えたはずの命”災害関連死を防ぐには」(災害列島命を守る情報サイト NHK 2023年4月14日)
「命を守るTKB 避難所の“常識”が変わる?」(災害列島 命を守る情報サイト NHK 2019年6月17日)
「災害関連死 “我慢で高まるリスク 体力あるうちに対策を”」(NHK NEWSWEB 2024年1月10日)
「災害関連死どう防ぐ 糖尿病や高血圧など持病薬が不足 能登半島地震の避難所」(首都圏ナビ NHK 2024年1月17日)





