どんな行動や言動があったら、
認知症っぽいの?
認知症の“いま” を知っておこう
お題)
認知症と気づくためのポイントや、認知症そのものをもう少し知りたい。新型コロナウイルス感染症が流行したとき、資料配布のみだったので あらためて説明を、とのリクエストがありました。
高齢者と呼ばれる年齢になると、自分も認知症ではないかと心配する人が増えてきます。
齢を重ねれば、あれもこれも若いときのようにはいかないのは多くの人が自覚していると思います。なかでも、もの覚えが悪くなった、昨日の夕食メニューが思い出せない、人の名前がなかなか出てこなくなったなどを理由に、もの忘れ外来を受診する人も少なくありません。
どういったサインがみられたとき、認知症を疑えばよいのでしょう。
今回は、以前の内容をバージョンアップして認知症の説明と、認知症とまちがえやすい病態に加え、認知症といわれた方への対応について、お話しします。なお認知症が進行すると寝たきりとなり、高度な脳萎縮のため食べることもできなくなりますが、そうした末期の説明は今回省きました。
4タイプの認知症 その典型例
認知症のサインや初期症状は、以下のような頻度で出現します。
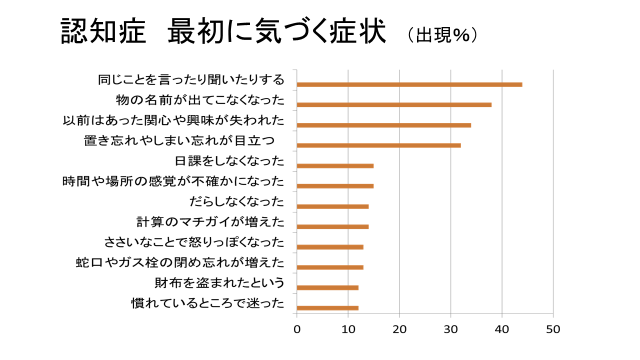
同じことを何度も言う、忘れものや探しものが多くなる、約束の日時や場所を間違える、落ち着きがなくなって怒りっぽく頑固になる、逆に無関心になる、単純な仕事や計算に時間がかかる、料理を焦がすなど失敗することが増える、洋服に気をつかわず、同じ服ばかり着ていたり、だらしない恰好や季節外れの格好が増えるといった症状が、認知症にみられる代表的な初期症状です。
気づいたら、これらが同時にみられる例もありますが、2項目以上当てはまる方は、認知症や、その前段階である軽度認知障害(MCI)の可能性があります。しかし、それだけでは認知症かどうかはわかりません。もの忘れテスト(長谷川式簡易知能評価スケールやMMSE:これも認知症のテスト;ミニメンタルステート検査)などにより認知症が疑われる場合は、脳の画像診断で脳の萎縮や海馬の変化、さらに脳機能評価が行われて、はじめて認知症かどうかが明らかになります。
認知症は、大きく4つのタイプがあります。
典型例を知ることで、認知症を まずイメージしてみてください。
【認知症 その1 75歳女性】
カギや通帳などの もの忘れが増えたほか、それまでできていた料理ができなくなっている。辻褄(つじつま)の合わないことや、忘れてしまったことを「興味がないから」などとごまかす素振りがみられる。また、あることないことを平気で語るようになり、嫁に財布を盗まれて困ると近所に触れ回っているなど、性格や人格がすっかり変わってしまった妻に、夫は閉口している。

この認知症の初期症状は、もの忘れやもの盗られ妄想(記憶障害)、段取りに時間がかかって決められなくなる(判断力障害)、料理のような複雑な作業ができなくなる(実行機能性障害)の3つです。
それまでできていたことができなくなるわけですから、もともとできなかったわけではありません。つまり症状は、後天的に出てきたことになります。後天的に生ずるのは、他の認知症でも同じです。
まず、直前のできごとや言動をすぐに忘れてしまうので、同じことを何度も繰り返したり、忘れものや探しものが増えるといった記憶障害がみられます。
次に気づきやすいのは、判断力障害と実行機能障害です。ものごとを計画的に実行することが困難になるため、それまでできていた料理や複雑な作業ができなくなります。
さらに記憶障害を周りに知られたくないといった気持ちから、取り繕いや作り話が増えてきます。
取り繕いは、アルツハイマーっぽさとしてよく知られます。たとえば「今日は何曜日ですか?」と問うても「いまさら曜日なんて興味ない」と答え、「おいくつになられましたか?」と問うても「この歳になれば、年齢なんて関係ないさ」と答える。「昨日がお誕生日だったんですよね」と問うてみたら「だからさあ、もういいんだよ年は」と不機嫌になってしまう。これが取り繕いの典型的言動です。
不安が募ってうつ状態になったり、閉鎖的になって外に出たがらなくなるケースもよくあります。
結論)症例1は、アルツハイマー型認知症です。認知症患者の半数以上を占めます。
【認知症 その2 75歳女性】
もの忘れもあるが軽度。それより女の子が見える、壁に虫が這っているなど幻視の訴えが増えている。手の震えや、小刻みな歩行がみられるほか、元気がないのが気になると家族が心配している。
この認知症の初期症状は、幻視(ホントウに生々しく見える)、パーキンソン症状(小刻み歩行や手の震え)、抑うつ気分の3つです。

このタイプの認知症は、認知症の初期症状として一番発見しやすい記憶障害が現れにくく、代わりにうつ病やパーキンソン病といった別の病気の症状が現れるのが特徴です。
そのため長い間、うつ病やパーキンソン病の治療を受けていたといった例もよくあります。
結論)症例2は、レビー小体型認知症です。レビー小体病とも呼ばれ、パーキンソン病の類縁疾患といった位置づけです。もともとパーキンソン病の診断を受けていた人に 認知症の症状がみられるようになった例と、逆に認知症の診断を受けていた人にパーキンソン病でみられる症状が出てきた例があります。
 レビー小体(光学顕微鏡写真 矢印部分がレビー小体)
レビー小体(光学顕微鏡写真 矢印部分がレビー小体)
レビー小体は、神経細胞の内部に見られる異常な円形状の構造物(封入体)をいいます。中枢および末梢の神経細胞に出現する円形・好酸性の細胞質封入体がレビー小体で、染色すると中心部の芯(core)は濃く染まり、周辺部は明るく見えます。ドイツ生まれの神経学者であるフレデリック・レビー(Frederic H. Lewy 1885~1950)によって初めて発見されました。
レビー小体が関係する病気としては、パーキンソン病、レビー小体型認知症(DLB)がありますが、出現メカニズムは現在でもよくわかっていません。
なおパーキンソン病も、1817年に英国のジェームス・パーキンソンが報告したことから名づけられたため、こちらも発見者の名がついた病名といえます。
【認知症 その3 75歳男性】
もの忘れがあるが年齢相応のようにもみえる。このごろちょっとしたことにも涙もろくなったほか、聞きづらい言葉をしゃべるようになった。あれがない、これがないといって何時間も探しものをしている。高血圧の薬を飲んでいると思っていたが、いつのまにか通院をやめたらしい。

この認知症は、軽い記憶障害(まだらボケ、良いときと悪いときがある)と、涙もろいなどの感情失禁の2つが特徴で、高血圧症を長いあいだ放置していたり、脳卒中の既往があったりします。
この認知症は、ラクナ脳梗塞と呼ばれる微小の脳血管障害によって緩やかに進行していく病気です。そのため脳のダメージを受けた場所によって運動障害や構音障害や感情失禁などの症状が現れます。ラクナ梗塞が複数あっても無症状の例があり、高血圧症自体も症状に乏しいことから治療を受けることなく、このところどうもおかしいと医療機関を訪れて初めて診断されるケースが少なくありません。このため認知症のなかでは唯一、未然に予防できるタイプとされます。
結論)症例3は、血管性認知症です。脳血管性認知症と呼ばれることもあります。
【認知症 その4 65歳男性】
早期退職優遇制度を利用して定年前の53歳で退職。元来は温厚な性格だったが、2,3年前から自己中心的な言動や行動がみられるようになり、去年も今年も万引きでつかまり警察の世話になった。また言葉の意味がわからないときがあるようで、混乱する場面も増えてきた。

このタイプの認知症は、他の認知症をちょっと印象が異なります。初期症状は、脱抑制(理性が利かなくなり、自己中心になる)、反社会的行動(万引きや暴力)、失語の3つです。
この認知症では記憶はしっかりしています。その代わりに、言葉がわからなくなる失語が現れます。
また、他の認知症では見られない万引きなどの反社会的行動がみられ、この認知症に気づくためのてがかりになります。脳の前頭葉が萎縮していく病気であるため、初期症状として現れやすいのは、前頭葉が担当している脳機能の障害です。
ちなみに前頭葉(特に前頭前野)は、思考や創造性を担う脳の最高中枢で、生きていくための意欲や、情動に基づく記憶、実行機能などをつかさどっています。前頭葉は脳全体の司令塔であり、オーケストラの指揮者のような役割を担っています。
そのため、このタイプの認知症は、後天的に身についた人間らしさが失われていきます。
結論)症例4は、前頭側頭型認知症です。いわゆる若年性認知症にみられるタイプです。
認知症と間違われやすい病態
以下の「★」のある病態は、家族や自分でもチェックできる可能性がありそうな病態です。
それ以外のものは、医療機関で医師が疑って 初めてそうか、そうでないかがわかります。
★ 高度の難聴
【85歳男性】
問いかけに対する反応が鈍い、または反応がみられないと家族とともに来院。通常の問診では返答が少なかったため、ご家族に小声で日ごろの状態を確認した。その間も寡黙でにこにこしているだけだったため、通常の声で「聞こえますか?」と問うたところ、反応がなかったため難聴の可能性が高いとみられた。耳元で大きめな声でゆっくり話してみてくださいとスタッフに伝えて、長谷川式簡易知能評価スケール(HDS-R)を行ったところ、30点満点で26点と良好な結果が得られたため、認知症は否定された。
高度に耳が遠くなっている人は、ことばや音など外から入ってくる聴覚情報をうまく受け取れません。このため話しかけた相手は、認知症だと思ってしまうことがあります。「このところ話が通じなくなっているので、認知症ではないか」と、家族は不安になるのです。
ゆっくり、大きめな声で一つひとつお話しすること大切で、補聴器や集音器などによるサポートも有効です。
★ 老年期うつ病や、抑うつ状態
【80歳男性】
このところ もの忘れがひどいことを心配して、家族とともに来院。「息子夫婦に迷惑をかけている。このままでは認知症が進み、廃人になるのではと思うと夜も眠れない」などの発言があり、これまで楽しみにしていた碁会所での囲碁もしなくなっているとの報告がご家族からあった。長谷川式簡易知能評価スケール(HDS-R)では27点と良好な結果が得られたため、認知症は否定された。
以前は仮性痴呆とも呼ばれたことがあり、認知症と間違われやすい病気です。気分が落ち込んで元気がなくなる状態がみられるため、軽い抗うつ剤の導入で症状改善が期待できます。
記憶力が低下したのではなく、億劫で覚えたくない状態と考えてください。
病状の進行は、数週間のあいだに急速にみられるようになるのがうつ病であるのに対し、認知症は進行が遅く気づかれにくいといえます。
症状は、「周囲に迷惑をかけている」と自責の念にかられるのが特徴です。一方の認知症は、他人ごとのようにけろりとしています。
また、うつ病では 自分自身の認知機能の低下を自覚していますが、認知症は症状の進展とともに無関心になっていきます。
何かを問うと、うつ病では熟考して、長い時間答えが返ってこないことがよくみられます。一方の認知症では、意外に早いタイミングで答が返ってくるのですが、的はずれでとんちんかんな場合が少なくありません。
★ 不安神経症
【80歳女性】
このところ もの忘れがひどいことを心配して、家族とともに来院。「年金のことで行政担当者や銀行員を名乗る人から電話を受けたあと詐欺にあった知人がいた。そういえばこのところよく電話がかかってくるが、出てよいものか、出たら何を聞かれるのか、何をどこまで話せばよいのか、あれこれ考えていると眠れなくなる」といった発言あり。夜は寝つきが悪く、睡眠時間は従来の6時間から2,3時間に減っているとの報告もあった。長谷川式簡易知能評価スケール(HDS-R)では28点と良好な結果が得られたため、認知症は否定された。
高齢者にとって心配ごとのタネは、自分や近親者の病気以外にも、金銭問題、人間関係などさまざまです。根強い心配ごとがあると、誰でも正しい判断ができなくなります。たとえば「息子さんが病院に搬送されたようですよ」といわれたら、どういった経緯で病院に搬送されたのか、事故なのか病気なのか、病名は何か、家族は大丈夫かなど、聞いた瞬間から 心配ごとが頭に住み着くようになります。そうなると誰かから何かをいわれても、まったく頭に入ってきません。つまり気になることや心配ごとがあると、聞いたことが上の空になるため、正しい判断ができなくなるわけです。
抗不安剤や睡眠導入剤などの投与で、睡眠の質を改善したり不安を減らすことで、もの忘れの改善が期待されます。
★ 慢性硬膜下血腫
【80歳女性】
高齢者夫婦のみで暮らしている。先日、息子さんが訪れたところ「道で転んだ」との報告があったとのこと。日時はわからず、配偶者も覚えていなかった。その後も歩けているため手足の骨折はないと判断し、医療機関は受診しないままでいた。数日ほどして息子さんが電話にて様子を伺ったところ、口調が以前とはちがい、言っている内容に違和感を覚えたため、急遽ご夫婦宅に向かい、その足で医療機関を受診した。息子さんの話によれば、以前と比べて活気がなく、動作が緩慢に感じられること、歩行がおかしく、もの忘れがひどいとのことだった。転倒歴があることもわかったので頭部単純CT検査をしたところ、慢性硬膜下血腫がみつかった。

転倒などをきっかけに脳と頭蓋骨とのあいだに血が溜まっていく病気です。急性期でなく、外傷のエピソードから1~3週間は要観察期間といえます。
頭を強く打った記憶がない軽微な外傷であっても、傷ついた血管からの出血が頭蓋骨の下に溜まることで、認知機能の低下、歩行困難、意識の混濁といった症状が現れることがあります。これらの症状は、認知症と似ているため間違えられやすく、また見過ごされることも少なくありません。1,2週間後に顕著になる例から、長い場合は数か月後に確認されたという例もあります。多くは自覚症状でなく、「このところ、どうもおかしいのでは?」と、他人からの指摘により発覚します。
頭部(脳)のCT検査で瞬時にわかりますが、この病気を疑わないとCT検査を受けることはないため、もしかして? と疑うことが大事な病気です。
初期であれば、頭蓋骨に穴を開けて、骨の下に溜まった血腫を取り除くことで後遺症なく快復が期待される病気ともいえます。
生理的もの忘れ(年齢相応の もの忘れ)
生理的な老化現象であり、病気ではありません。もの忘れに対して、自覚している点が認知症と異なります。
甲状腺機能低下症
認知症のような症状がみられることがあります。医療機関で血液検査を受け、甲状腺機能をチェックしてもらうことで診断がつきます。
精神発達遅延
知的発達段階の幼少期から知識・知能・周囲への適応性などがうまくいかない場合は「精神発育遅滞」とよばれ、認知症ではありません。認知症とは、それまで通常の生活ができた人に起こる後天的な脳疾患ですから、先天的な疾患は含まれません。
薬の飲みすぎ・効きすぎ
複数の医療機関に同時並行で通院している場合に見られます。とくに睡眠薬の長期内服には注意が必要です。
薬を飲みすぎているケースや、間違って薬を飲んだ場合、認知症のように見える例があります。
薬の飲み合わせによって、薬が効きすぎることもありますので、複数の医療機関にかかり薬を処方してもらう場合には、主治医とよく相談をしましょう。
せん妄
自宅で生活していた人が入院となって病院での生活を送るようになったり、自宅や病院から施設に移った直後など、生活環境が変わったときによくみられます。場所や時間を理解する能力(見当識)が低下し、一見起きているようでぼんやりとしている(覚醒レベルの異常)状態で、精神機能の障害が原因です。症状としては、幻覚・妄想などにより興奮や錯乱(感情や考えが入り乱れ混乱すること)、活動性の低下といった情緒や気分の異常が突然みられるようになります。夕方や夜間に発生することが多く、大半は数日以内で改善します。しかし錯乱状態に陥ることによる転倒や、暴言、暴力のほか、治療に必要な点滴の自己抜去などさまざまなトラブルを引き起こすこともあります。
しばしば認知症や、うつ病と間違えられますが、「急に発症する」「症状が1日の中でコロコロ変わる」といった特徴があるため区別がつきます。
ご家族に説明して、せん妄が起きている場所に来ていただき、時間を共有することでせん妄がウソのように消える例も少なくありません。反対に向精神薬を短期使わざるを得ないような例もあります。
認知症といわれた人への対応
家族の誰かが認知症と診断されると、家族はやはりそうだったかと思いつつ、これからどう接すればよいのか迷います。これまで知っていた父親や母親にはみられなかった言動や行動がみられるからでしょう。認知症といわれた人への対応で大事なことがいくつかあります。
まず、相手のペースに合わせることです。次に「それはダメ」「なぜわかってくれないの?」といった否定的なことばは、極力避けてください。責任を追及したり、怒鳴ることもしてはいけません。これらは、できそうでなかなかできません。つい、イラっとしてしまうからです。叱責するための怖い顔は避け、ちょっと笑顔になってみる余裕があるといいでしょう。
また若いときのように、いわれたことの処理がうまくいかなくなっているのが認知症の特徴です。ですから具体的でわかりやすいことばを使い、話すときはゆっくりと話し、行動は急がせることなく、余裕を持って行ってみてください。
話していても、内容が的はずれで おかしい人への対応
つじつまが合わなくても、話をよく聞いてあげることが重要です。急かしたり、質問したりするのではなく、あなたは「聞き役」に徹しましょう。適度に相づちを打つことで、相手は「自分の話をきちんと聞いてくれている」と考えます。あなたが発言するときには畳みかけず 相手の理解スピードに合わせて、ゆっくりした話し方を心がけましょう。
暴言を吐いたり、相手を責める口調になる人への対応
認知症の症状は 配偶者や家族など、身近な人に対して強く出る傾向があります。介護に いちばん熱心な人に暴言を吐いたり、ワガママをいうのは、わかってくれるはずの人にわかってもらえないための苛立ちがあるからです。
ひととおり話をさせ、興奮が落ち着いてきたら「もう夕刊きたかな?」「今日の夕飯は何が食べたい?」など、ふと話題を変えるのが効果的です。注意がそれると、怒りの感情がおさまることが多いので、試してみてください。正論でいい返したり、無視する行為は、火に油を注ぐことになるため避けたいところです。
一日中、何かを探している人への対応
行動を観察していると、掘り出したものをすぐ横に置いて山のようになっているような光景によく出くわします。ふと横をみると、山のように積み重なっているものがみえるので、探しものはそこにあるのではないかと、今度はその山を崩して探すような感じです。
終始、何か探していたりするようだったら、まずは「どうしたの?」と優しく声をかけて返事を待ってみてください。「冬服がない」「財布がない」などと理由を話してくれたら、「そうですか」と受け止めて、一緒に手伝う姿勢を見せましょう。
理由を思い出せなかったり、いいたがらない場合には、無理に聞き出そうとせずに見守ります。
おおらかな対応の有用性
いまもそうかもしれませんが、かつて沖縄では、認知症の人もそうでない人たちと同じようにのびやかに暮らしているとの報告がありました。そのレポートで触れられていたのは、周囲が急かさず、責めず、おおらかな対応をしていることの大切さでした。緩やかに流れる時間のなかで、周囲もあくせくしないような生きかたをしている地域では、もの忘れが進んだ認知症患者でもゆったり生きられるのだろうといった考察がありました。きびしく非難することなく、叱責せず、凹まさない環境がいかに大切かを認識させられるエピソードです。
医療ができること 抗認知症薬の役割
認知症に対する「抗認知症薬」の役割
治療や対症療法については、発症を遅らせる抗認知症薬が投与されることが多いでしょう。
それとは別に、初期~中期にかけてみられる付帯症状(周辺症状やBPSDと呼ばれます)をコントロールする薬剤もよく投与されます。
認知症自体は治りませんが、家族や近隣住民といった周囲にいる人たちの負担を減らすことには意味があるのです。それができないと家族や近隣住民の精神的・肉体的疲労が募り、やがては認知症患者と距離を置くようになるからです。じゃま者扱いされるようになった認知症患者さんは、もとより自活が困難な状態でしたから、ますます孤立していきます。
ひとことでいえば、認知症と診断された人の苛立ちや攻撃性や孤立を少しでも減らし、もの忘れが進んだ人でも 不安を抱くことなく、ゆったり生きられる環境を整えること――。
それが、医療に与えられた役割です。
さて認知症は治らない病気であるにもかかわらず、抗認知症薬と呼ばれる薬があります。
よく知られた薬剤はアリセプトでしょう。

添付文書にある効果と効能
そのアリセプト(一般名はドネペジル)の「効果・効能」の添付文書には、以下の記載があります。
「効能共通:本剤がアルツハイマー型認知症及びレビー小体型認知症の病態そのものの進行を抑制するという成績は得られていない。」
「〈効能共通:アルツハイマー型認知症及びレビー小体型認知症以外の認知症性疾患において本剤の有効性は確認されていない。」
つまり、アルツハイマー型認知症やレビー小体型認知症に対しての進行抑制は期待できず、それ以外の認知症にも有効ではないと明記されているのです。
メマリー(一般名はメマンチン)の場合も同様です。
「本剤がアルツハイマー型認知症の病態そのものの進行を抑制するという成績は得られていない。」
「アルツハイマー型認知症以外の認知症性疾患において本剤の有効性は確認されていない。」
アルツハイマー型認知症に対しての進行抑制は期待できず、それ以外の認知症にも有効ではないと明記されています。
アリセプトやメマリーは、医療関係者のみならず 一般の方にもよく知られた薬ですが、抗認知症薬が「認知症に有効ではない」ことは、多くの人が知りません。経験上、想像がつかないからでしょう。たとえば血圧を下げる薬(降圧剤)は、服用すれば血圧が下がります。アレルギーを抑える抗アレルギー剤を服用すれば、アレルギー症状は軽くなります。痛み止めは痛みを取り、抗潰瘍剤は潰瘍を治してくれます。それだったら抗認知症薬は、認知症を治してくれるんでしょ? 治さないまでも、多少は効くんでしょ? と想像するのは、あたりまえのことです。
けれども事実は事実です。メーカーが作成した薬剤添付文書に記されているとおり、抗認知症薬は認知症に有効ではありません。
フランスでは保険適用外になった
こうした内容が根拠となって、フランスではいまから7年前の2018年に、抗認知症薬が保険適用外になりました。フランスは、日本と同じように公的医療保険制度が行き渡っており、患者は低い自己負担で医療を受けることができます。

日本との違いは、薬によって患者の負担割合が異なっていることです。たとえば日本の場合、医薬品として承認されると患者は原則として一律3割負担となります。一方、フランスでは、薬を重要度によって「主要」から「(有用性が)不十分」まで5段階に分類し、患者の自己負担割合に0%から100%まで差をつけています。つまり、高額であっても不可欠な薬なら、最重要の「主要」に分類されるため、患者は自己負担なしで使うことができます。一方、有用性「不十分」に分類された薬剤は保険が使えず、患者が希望する場合は全額、自己負担になります。
フランスでも、アリセプトなど4剤の抗認知症薬は当初、「重要」という評価を受けたため、患者は35%の自己負担で使うことができました。日本の3割負担に近い水準です。
ところがフランス政府は、2018年8月に認知症に対する4つの治療薬を、すべて公的医療保険の対象から外しました。具体的にはドネペジル(商品名アリセプト)、ガランタミン(同レミニール)、リバスチグミン(同イクセロン)、メマンチン(同エビクサ)の4種類です。
いずれも日本ではアルツハイマー型など、認知症の薬として いまも広く使われている薬剤です。
どういった経緯で、保険適用外になってしまったのでしょう。
薬剤は、発売されたあとも有効性について検討がされます。4つの抗認知症薬は、その後の再評価で有用性は極めて限定的で、短期間の認知機能の改善にとどまるのみ と判定されました。「患者が介護施設に入るのを遅らせる(家庭生活が長く送れる)」「QOL(生活の質)を改善する」「寿命を延ばす」といった長期の効果については 明らかではない、との判断でした。
QOLとは、歩ける、身のまわりのことができる、といった身体機能と、不安や不快感などの精神状態の双方を含む「生活の質」を指します。患者や家族にとって重要な要素に対する効果が疑問視されたわけです。
副作用も軽視できず
さらに、抗認知症薬による消化器や循環器、精神神経系への副作用も問題視されました。認知症は高齢者に多いうえ、ほかにも何種類もの薬を服用している場合が多く、副作用が表れやすかったのです。
このため、有用性の評価が2度にわたって引き下げられ、2016年に最も低い「不十分」となったあと、2018年8月からは、ついに保険の対象外 つまり保険が効かない薬になりました。薬の承認が取り消されたわけではありませんが、患者が投与を希望する場合は全額自己負担になりました。
これが抗認知症薬に対して、2018年にフランスが下した結論の経緯です。
「薬の承認後に何年たっても、QOLなど患者にとって重要な効果のエビデンス(科学的根拠)が得られなかったために保険適用から外された。副作用に比べて有効性が乏しい、という判断で、日本でも真の有効性と安全性のバランスを再評価すべきではないか」と、東京大学大学院薬学系研究科の五十嵐 中特任准教授(医薬政策学)はコメントしていました。
主治医と話し合って、薬を決めてもらう
認知症の評価として汎用される長谷川式簡易知能評価スケール(HDS-R)の得点は30点満点ですが、前回も今回も0点という人に対して、抗認知症薬が延々と投与されている例をときどきみます。
それでは抗認知症薬はまったく不要なのかといえば、医師の間でも意見は分かれるでしょう。
たとえば認知症の副症状(周辺症状とかBPSDと呼ばれます)には、易怒性や暴力、妄想など陽性症状と呼ばれる症状があります。反対に、無気力や無言、抑うつ状態など陰性症状と呼ばれる症状もあります。もの忘れなどの中核症状に幻視や幻覚がみられる例や、副症状として陰性症状がメインである場合、抗認知症薬の投与により症状が改善される例があります。
認知症に限らず、どういった薬を希望するかは患者や患者家族が医師と話し合って決められます。
認知症に対する薬剤も、薬効や薬剤の特性、また有用性に対する他国の対応を知った上で、医師と相談するとよいでしょう。
なお、まったくあたらしい視点から生まれたアルツハイマー型認知症に対する新薬があります。
2023年9月、新しい治療薬として「レカネマブ」が承認されました。2023年12月には保険適用が開始されており、薬価は米国で26,500ドル(日本円では約397万円)と高額なものの高額療養費制度の利用も可能です。
また「ドナネマブ」はアメリカのイーライリリー社が開発を進めているアルツハイマー病の新薬です。厚生労働省は2024年9月に国内での製造販売を正式に承認し、11月には保険適用が開始される見通しです。米国における薬価は、32,000ドル(日本円では約480万円)です。
これらについては発売から日が浅く、一定の評価が得られる前であること、また高額療養費制度の見直しが 国会でも検討されていることなどから、今回は紹介のみとしました。
参考資料)
「せん妄」(中根 一先生監修 Medical Note 2024年5月10日)
「認知症治療薬が効く患者は40人に1人だけ!? フランスは保険の対象外に」(読売新聞オンライン 2018年10月16日)





